विषय-सूची
दमा का इलाज
THEदमा अक्सर होता है पुरानी बीमारी जिसे हमलों के बीच भी नियमित उपचार की आवश्यकता होती है। NS औषधीय अस्थमा को नियंत्रित करने के लिए एक निश्चित इलाज प्रदान नहीं करते हैं। वे ब्रोंची (ब्रोंकोडायलेशन) के उद्घाटन को बढ़ाकर और सूजन को कम करके सांस लेना आसान बनाते हैं। उनमें से ज्यादातर पकड़े जाते हैं साँस लेना, जो उन्हें कम से कम संभावित दुष्प्रभावों के साथ जल्दी से कार्य करने की अनुमति देता है। चिकित्सक उपचार की सर्वोत्तम सहनशीलता के साथ लक्षण नियंत्रण के लिए दवा की सबसे छोटी खुराक देने का भी प्रयास करता है।
फिर भी उपचार की प्रभावशीलता के बावजूद, अस्थमा से पीड़ित १० में से ६ लोग अपने नियंत्रण में असफल होते हैं लक्षण. मुख्य कारण रोग की खराब समझ, डर है साइड इफेक्ट और दवाओं को भूल जाना। हालांकि, गंभीर और बार-बार होने वाले अस्थमा के हमलों से जुड़े जोखिमों की तुलना में इनहेलेशन द्वारा लिए गए उपचारों के दुष्प्रभाव न्यूनतम हैं।
अस्थमा का इलाज : 2 मिनट में समझें सब कुछ
तकनीकी साँस लेना. इनहेलर का उपयोग सरल लगता है, लेकिन इसके प्रभावी होने के लिए एक निश्चित तकनीक की आवश्यकता होती है। हालांकि, आधे से भी कम अस्थमा रोगी अपने इनहेलर का सही उपयोग करते हैं67. अलग-अलग इनहेलर (मीटर्ड डोज़ इनहेलर, ड्राई पाउडर इनहेलर और नेब्युलाइज़र) प्रत्येक का उपयोग करने का एक विशिष्ट तरीका होता है। डॉक्टर और फार्मासिस्ट आपको सही क्रियाओं की व्याख्या कर सकते हैं। |
- पैमाइश वाले एरोसोल। आपको एरोसोल को अच्छी तरह से हिलाना चाहिए और इसे लंबवत रूप से पकड़ना चाहिए। फेफड़ों को धीरे-धीरे खाली करने के बाद, अपने मुंह से धीरे-धीरे और बहुत गहरी सांस लें, प्रेरणा के पहले सेकंड के दौरान एरोसोल को ट्रिगर करें। फिर आपको अपनी सांस को 5 से 10 सेकंड तक रोककर रखना चाहिए, फिर धीरे-धीरे सांस छोड़ें।
- सूखा पाउडर इनहेलर (जैसे: टर्बुहालर®)। इन प्रणालियों का उपयोग करना आसान है क्योंकि उन्हें समन्वय प्रेरणा और ट्रिगरिंग की आवश्यकता नहीं होती है। आपको जितनी जल्दी हो सके उतनी तेजी से श्वास लेना है, 10 सेकंड के लिए अपनी श्वास को रोकना है और इनहेलर के बाहर साँस छोड़ना है।
- साँस लेना कक्ष। उनका उपयोग 8 वर्ष से कम उम्र के बच्चों और बुजुर्गों में मीटर्ड डोज़ इनहेलर के साथ किया जाता है। छोटे बच्चों में, साँस लेना एक फेस मास्क के साथ किया जाता है, जिसे कम से कम 6 शांत साँसों के लिए चेहरे पर रखना चाहिए।
अस्थमा से पीड़ित लोगों को अपनी सांस की स्थिति पर नजर रखने के लिए तेजी से बुलाया जा रहा है। उदाहरण के लिए, वाले लोग गंभीर अस्थमा, घर पर अपने चरम श्वसन प्रवाह को माप सकते हैं (शिखर प्रवाह) परिणामों के अनुसार अपने उपचार को स्वयं समायोजित करने के लिए। प्रशिक्षण पहले लिया जाना चाहिए था।
औषधीय
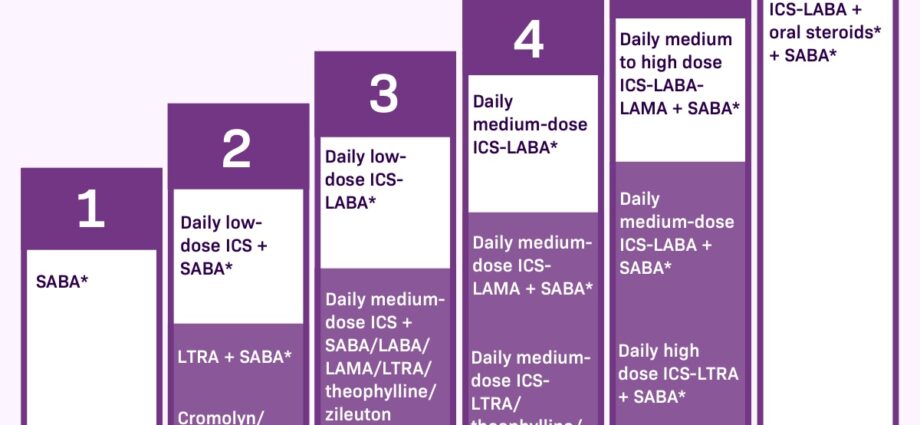
की 2 श्रेणियां हैं औषधीय अस्थमा के लक्षणों को नियंत्रित करने के लिए। पहला, कहा जाता है संकट या बचाव दवाएंलक्षणों के मामले में लिया जाना चाहिए। उनके पास तत्काल राहत की क्रिया है, लेकिन ब्रोंची की सूजन को शांत नहीं करते हैं।
अन्य दवाएं हैं नियंत्रण या पृष्ठभूमि उपचार. जैसे ही अस्थमा मध्यम और लगातार होता है, सांस की तकलीफ की अनुपस्थिति में भी उन्हें हर दिन लिया जाना चाहिए। वे ब्रोंची की सूजन को कम करना और हमलों को दूर करना संभव बनाते हैं। यदि नियमित रूप से नहीं लिया जाता है, तो हमलों की आवृत्ति और गंभीरता बढ़ जाती है, साथ ही बचाव दवा की आवश्यकता भी बढ़ जाती है।
अस्थमा से पीड़ित बहुत से लोग इनके बीच के अंतर को पूरी तरह से नहीं समझते हैं संकट उपचार और नियंत्रण उपचार. सुनिश्चित करें कि आप समझते हैं कि आपकी प्रत्येक दवा किस लिए है और आपको उनका कितनी बार उपयोग करना चाहिए। |
संकट (या बचाव) उपचार
संकट की दवाओं को विभिन्न शब्दों द्वारा संदर्भित किया जाता है, जिनमें शामिल हैं ब्रोंकोडाईलेटर्स तेजी से अभिनय करने वाला या बीटा 2 एगोनिस्ट छोटा अभिनय. उनका उपयोग केवल दौरे के लक्षणों (खांसी, सीने में जकड़न, घरघराहट और सांस की तकलीफ) या अस्थमा में व्यायाम से पहले के लक्षणों को दूर करने के लिए किया जाता है। हल्के, रुक-रुक कर होने वाले अस्थमा में, जब्ती चिकित्सा ही एकमात्र आवश्यक दवा हो सकती है।
इन दवाओं में शामिल हैं सैल्बुटामोल ((वेंटोलिन®, वेंटीलैस्टिन®, एयरोमिर®, एपो-साल्वेंट®, नोवो साल्मोल®) या तथा टरबुटालाइन (ब्रिकैनिल®)। वे साँस द्वारा लिया जाता है और 1 से 3 मिनट में बहुत जल्दी वायुमार्ग को चौड़ा कर देता है। यदि कभी-कभी उपयोग किया जाता है तो कुछ दुष्प्रभाव होते हैं, लेकिन उच्च खुराक में वे झटके, घबराहट और तेज़ दिल की धड़कन पैदा कर सकते हैं। जब आपको इसे अक्सर (आमतौर पर सप्ताह में 3 बार से अधिक) लेने की आवश्यकता महसूस होती है, तो इसका मतलब है कि अस्थमा पर्याप्त रूप से नियंत्रित नहीं है। फिर सूजन के इलाज के लिए पृष्ठभूमि दवाओं का सहारा लेना आवश्यक है।
अस्थमा से पीड़ित किसी व्यक्ति के लिए, अपने ब्रोन्कोडायलेटर को हमेशा अपने साथ रखना महत्वपूर्ण है, क्योंकि अस्थमा का दौरा कहीं भी हो सकता है। इसे हमले के पहले लक्षणों पर लिया जाना चाहिए और 30 साँसों के बीच कम से कम 2 सेकंड प्रतीक्षा करें। |
इप्रेट्रोपियम ब्रोमाइड इनहेलेशन (शायद ही कभी)। यह एक एंटीकोलिनर्जिक है जो एक रसायन की क्रिया को रोकता है जो वायुमार्ग में मांसपेशियों को अनुबंधित करने का कारण बनता है। इनहेल्ड बीटा 2 एगोनिस्ट की तुलना में कम प्रभावी, कभी-कभी उनके लिए असहिष्णुता के मामलों में इसका उपयोग किया जाता है। अधिकतम प्रभाव के लिए 1 से 2 घंटे लगते हैं।
एक बुनियादी (नियंत्रण) उपचार के रूप में दवाएं
जब्ती दवाओं या बचाव दवाओं के विपरीत, DMARDs (नियंत्रण) दवाएं लक्षणों से तुरंत राहत नहीं देती हैं। वे धीरे-धीरे काम करते हैं और लंबे समय तक सूजन और दौरे की आवृत्ति को कम करने में प्रभावी होते हैं। इसलिए इनका रोजाना सेवन करना जरूरी है।
Corticosteroids। कॉर्टिकोस्टेरॉइड्स वायुमार्ग की सूजन को कम करते हैं और इसलिए बलगम का उत्पादन करते हैं। उन्हें आमतौर पर छोटी खुराक में साँस लेना (स्प्रे) के रूप में दैनिक आधार पर लिया जाता है (उदाहरण के लिए, अल्वेस्को® और पल्मिकॉर्ट®)। डॉक्टर संभव न्यूनतम प्रभावी खुराक निर्धारित करता है। उन्हें कुछ दिनों की छोटी अवधि के लिए गंभीर अस्थमा में गोलियों के रूप में भी लिया जा सकता है (उदाहरण: प्रेडनिसोलोन, मिथाइलप्रेडिनोसोलोन)। चाहे साँस द्वारा लिया जाए या गोलियों में, वे उसी तरह काम करते हैं, लेकिन साँस लेना बहुत कम खुराक, एक बहुत अधिक स्थानीय कार्रवाई और इसलिए कम दुष्प्रभाव की अनुमति देता है। दवाओं का यह वर्ग अस्थमा को नियंत्रित करने में सबसे प्रभावी है। इनका असर कुछ दिनों के इस्तेमाल के बाद महसूस होता है।
प्रतिकूल प्रतिक्रिया
साँस द्वारा और मध्यम मात्रा में लिया गया, corticosteroids के कुछ साइड इफेक्ट होते हैं, भले ही लंबे समय तक लिया जाए। स्वर बैठना और स्वर बैठना या की उपस्थिति Muguet (या कैंडिडिआसिस, यीस्ट के कारण जीभ पर सफेद धब्बे बनते हैं) सबसे आम दुष्प्रभाव हैं। इसलिए, आपको प्रत्येक खुराक लेने के बाद अपना मुंह कुल्ला करना चाहिए। कॉर्टिकोस्टेरॉइड गोलियों के मजबूत दीर्घकालिक दुष्प्रभाव होते हैं (हड्डियों का कमजोर होना, मोतियाबिंद का खतरा बढ़ जाना, आदि)। वे अन्य उपचारों से जुड़े गंभीर अस्थमा के मामलों के लिए आरक्षित हैं।
लंबे समय तक काम करने वाले ब्रोन्कोडायलेटर्स. ये संयोजन में निर्धारित किए जाते हैं जब अस्थमा के लक्षणों को नियंत्रित करने के लिए अकेले साँस कॉर्टिकोस्टेरॉइड पर्याप्त नहीं होते हैं। NS बीटा 2 एगोनिस्ट लंबे समय तक अभिनय 12 घंटे के लिए ब्रोन्कोडायलेशन का कारण बनता है। उनकी प्रभावशीलता 3 से 5 मिनट में तेज हो सकती है क्योंकि formoterol® (जैसे Foradil®, Asmelor®) या 15 मिनट के बाद धीमा सैल्मेटेरोल (सेरेवेंट®)। उनका उपयोग कॉर्टिकोस्टेरॉइड के संयोजन में किया जाता है। ऐसे इनहेलर हैं जो दो प्रकार की दवाओं जैसे Seretide® (fluticasome / salmeterol) को मिलाते हैं। फॉर्मोटेरोल (Symbicort®, Innoair® और Flutiform®) के साथ संयोजन का भी बचाव दवा के रूप में उपयोग किया जा सकता है, हालांकि वे लंबे समय में सूजन पर भी कार्य करते हैं।
एंटील्यूकोट्रिएन्स. मौखिक रूप से लिया गया, वे ल्यूकोट्रिएन्स के कारण होने वाली सूजन को कम करते हैं, पदार्थ जो भड़काऊ प्रतिक्रिया में योगदान करते हैं। फ्रांस में, एक एंटील्यूकोट्रिएन उपलब्ध है: मोंटेलुकास्ट (सिंगुलैर®)। कनाडा में, लेज़ाफिरलुकास्ट (एकोलेट®) भी है। उनका उपयोग अकेले या इनहेल्ड कॉर्टिकोस्टेरॉइड्स के संयोजन में किया जा सकता है। उन्हें व्यायाम पर अस्थमा को रोकने के लिए संकेत दिया जाता है, हल्के अस्थमा में, उन लोगों के लिए जिनके अस्थमा को केवल साँस के कॉर्टिकोस्टेरॉइड द्वारा नियंत्रित नहीं किया जाता है, और उनके लिए जो अपने स्प्रे का दुरुपयोग करते हैं।
थियोफिलाइन. यह ब्रोन्कोडायलेटर्स में सबसे पुराना है (जैसे: Theostat®)। आज इसका उपयोग शायद ही कभी किया जाता है, क्योंकि साइड इफेक्ट के बिना प्रभावी खुराक खोजना मुश्किल है। यह उन लोगों में शाम के भोजन के साथ लेने के लिए एक गोली के रूप में निर्धारित किया जा सकता है, जिन्हें स्प्रे लेने में कठिनाई होती है।
एंटी-इम्युनोग्लोबुलिन ई. दवाओं के इस वर्ग का उद्देश्य उन लोगों में गंभीर एलर्जी अस्थमा का इलाज करना है, जिनके अस्थमा को अन्य उपचारों से नियंत्रित करना मुश्किल है। ओमालिज़ुमाब (Xolair®) 2015 में उपलब्ध इस वर्ग की एकमात्र दवा है। इसे महीने में एक या दो बार चमड़े के नीचे इंजेक्शन के रूप में प्रशासित किया जाता है।
वह वास्तव में है महत्वपूर्ण अपने चिकित्सक द्वारा निर्देशित एक नियंत्रक दवा का उपयोग करने के लिए, भले ही कोई लक्षण न हों। नियमित उपयोग के बिना, ब्रोंची की सूजन बनी रहती है और अस्थमा के दौरे अधिक बार हो सकते हैं। |
डॉक्टर एनाबेल करजन पल्मोनोलॉजिस्ट की राय:
जब किसी व्यक्ति को अस्थमा हो तो उसे बिना कुछ किए लक्षण होने की बात स्वीकार नहीं करनी चाहिए। उदाहरण के लिए, आपको सांस की तकलीफ, एक छोटी सी खांसी, रात में सांस लेने में कठिनाई को सहन नहीं करना चाहिए। रोग को विकसित होने की अनुमति नहीं दी जानी चाहिए, क्योंकि अगर हम इसका इलाज किए बिना थक जाते हैं, क्योंकि यह समय के साथ ब्रोंची को नीचा दिखा सकता है, जिससे लक्षण स्थायी रूप से बिगड़ सकते हैं, और गंभीर मामलों में बार-बार माध्यमिक संक्रमण और अस्पताल में भर्ती हो सकते हैं। अपने चिकित्सक से न्यूनतम प्रभावी उपचार खोजना बेहतर है।
यह अस्थमा से पीड़ित बच्चों के माता-पिता के लिए विशेष रूप से महत्वपूर्ण है। वे अक्सर अपने बच्चों को दवा देने से कतराते हैं और यह बात समझ में आती है। लेकिन इस मामले में वे गलत हैं। वयस्कता में उपलब्ध होने के लिए इन बच्चों को अपनी श्वसन पूंजी को ठीक से विकसित करने का मौका दिया जाना चाहिए। और फिर, एक बच्चा जिसे अनुपचारित अस्थमा के लक्षण हैं, वह खराब सोता है, खेल में कठिनाई होती है और कम अच्छी तरह से बढ़ता है। जबकि इलाज से वह बेहतर महसूस करता है और भविष्य के लिए अपनी ब्रांकाई को सुरक्षित रखता है।