त्वचा कैंसर
हम विभाजित कर सकते हैं त्वचा कैंसर 2 मुख्य श्रेणियों में: गैर-मेलेनोमा और मेलानोमा।
गैर-मेलेनोमा: कार्सिनोमस
शब्द "कार्सिनोमा" उपकला मूल के घातक ट्यूमर को दर्शाता है (उपकला त्वचा और कुछ श्लेष्म झिल्ली की संवैधानिक ऊतकीय संरचना है)।
कार्सिनोमा का प्रकार है सबसे अधिक निदान किया जाने वाला कैंसर कोकेशियान में। इसके बारे में अपेक्षाकृत कम बात की जाती है क्योंकि यह शायद ही कभी मृत्यु का परिणाम होता है। इसके अलावा, मामलों की पहचान करना मुश्किल है।
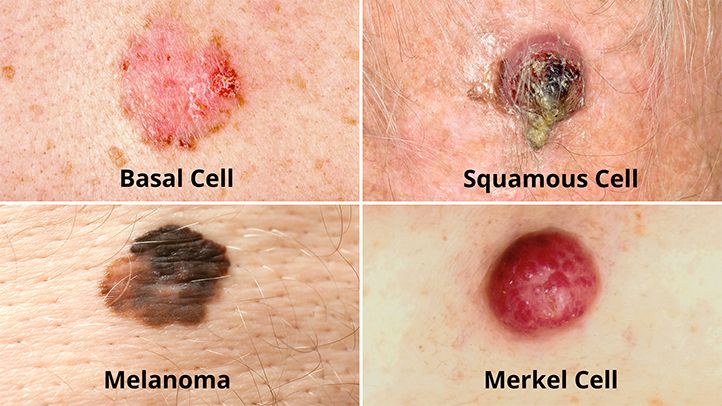
Le आधार कोशिका कार्सिनोमा और स्क्वैमस सेल कार्सिनोमा या एपिडर्मोइड गैर-मेलेनोमा के 2 सबसे आम रूप हैं। वे आमतौर पर 50 वर्ष से अधिक आयु के लोगों में होते हैं।
कार्सिनोमा आधार कोशिका अकेले लगभग का गठन करता है 90% त्वचा कैंसर. यह एपिडर्मिस की सबसे गहरी परत में बनता है।
कोकेशियान में, बेसल सेल कार्सिनोमा न केवल सबसे आम त्वचा कैंसर है, बल्कि सभी कैंसर में सबसे आम है, जो फ्रांस में सभी कैंसर के 15 से 20% का प्रतिनिधित्व करता है। बेसल सेल कार्सिनोमा की घातकता अनिवार्य रूप से स्थानीय है (यह लगभग कभी भी मेटास्टेस की ओर नहीं ले जाता है, द्वितीयक ट्यूमर जो मूल ट्यूमर से दूर होते हैं, कैंसर कोशिकाओं के इससे अलग होने के बाद), जो इसे बहुत ही कम घातक बनाता है, हालांकि इसका निदान बहुत देर से होता है विशेष रूप से पेरिओरिफॉर्म क्षेत्रों (आंख, नाक, मुंह, आदि) में विकृत हो सकता है, जिससे त्वचा पदार्थ का बड़ा नुकसान हो सकता है।
कार्सिनोमा स्पिनोसेल्युलायर ou बाह्यत्वचाभ एपिडर्मिस की कीमत पर विकसित एक कार्सिनोमा है, जो केराटिनाइज्ड कोशिकाओं की उपस्थिति को पुन: उत्पन्न करता है। फ्रांस में, एपिडर्मॉइड कार्सिनोमा त्वचा के कैंसर में दूसरे स्थान पर आते हैं और वे लगभग 20% कार्सिनोमा का प्रतिनिधित्व करते हैं। स्क्वैमस सेल कार्सिनोमा मेटास्टेसाइज कर सकता है लेकिन यह काफी दुर्लभ है और स्क्वैमस सेल कार्सिनोमा वाले केवल 1% रोगी अपने कैंसर से मरते हैं।
अन्य प्रकार के कार्सिनोमा हैं (एडनेक्सल, मेटाटिपिकल ...) लेकिन वे काफी असाधारण हैं
मेलेनोमा
हम मेलेनोमा का नाम देते हैं घातक ट्यूमर जो मेलेनोसाइट्स में बनते हैं, विशेष रूप से त्वचा और आंखों में पाए जाने वाले मेलेनिन (एक वर्णक) उत्पन्न करने वाली कोशिकाएं। वे आम तौर पर एक के रूप में प्रकट होते हैं काला धब्बा.
कनाडा में ३०० में अनुमानित ५ नए मामलों के साथ, मेलेनोमा का प्रतिनिधित्व करता है 7e कैंसर देश में सबसे अधिक बार निदान किया जाता है11.
RSI मेलेनोमा किसी भी उम्र में हो सकता है। वे कैंसर में से हैं जो तेजी से प्रगति कर सकते हैं और मेटास्टेस उत्पन्न कर सकते हैं। वे 75% के लिए जिम्मेदार हैं मौत त्वचा कैंसर के कारण। सौभाग्य से, यदि उन्हें जल्दी खोज लिया जाता है, तो उनका सफलतापूर्वक इलाज किया जा सकता है।
टिप्पणियाँ। अतीत में, यह माना जाता था कि सौम्य मेलेनोमा (अच्छी तरह से परिभाषित ट्यूमर जो शरीर पर आक्रमण करने की संभावना नहीं है) और घातक मेलेनोमा हो सकते हैं। अब हम जानते हैं कि सभी मेलेनोमा घातक हैं।
कारणों
के लिए जोखिम पराबैंगनी किरणे du सूरज का मुख्य कारण है त्वचा कैंसर.
पराबैंगनी विकिरण के कृत्रिम स्रोत (सौर लैंप in .) टेनिंग सैलून) भी शामिल हैं। आमतौर पर सूर्य के संपर्क में आने वाले शरीर के अंग सबसे अधिक जोखिम में होते हैं (चेहरा, गर्दन, हाथ, हाथ)। हालांकि, त्वचा कैंसर कहीं भी बन सकता है।
कुछ हद तक, लंबे समय तक त्वचा के साथ संपर्क रासायनिक उत्पाद, विशेष रूप से काम पर, त्वचा कैंसर के विकास के आपके जोखिम को बढ़ा सकता है।
सनबर्न और बार-बार एक्सपोजर: सावधान रहें! पराबैंगनी किरणों के संपर्क में है संचयी प्रभाव, अर्थात्, वे समय के साथ जुड़ते या संयोजित होते हैं। त्वचा को नुकसान कम उम्र में शुरू होता है और, हालांकि यह दिखाई नहीं देता है, जीवन भर बढ़ता रहता है। NS कार्सिनोमा (गैर-मेलेनोमा) मुख्य रूप से सूर्य के लगातार और निरंतर संपर्क के कारण होते हैं। NS मेलेनोमाउनके हिस्से के लिए, मुख्य रूप से तीव्र और कम जोखिम के कारण होते हैं, विशेष रूप से वे जो सनबर्न का कारण बनते हैं। |
संख्या:
- जिन देशों में बहुसंख्यक आबादी है सफेद चमड़ी, त्वचा कैंसर के मामलों का खतरा है डबल संयुक्त राष्ट्र (यूएन) की एक रिपोर्ट के अनुसार, वर्ष 2000 और वर्ष 2015 के बीच1.
- कनाडा में, यह कैंसर का सबसे तेजी से बढ़ने वाला प्रकार है, जो हर साल 1,6% बढ़ रहा है।
- अनुमान है कि से ५०% लोग 65 से अधिक अपने जीवन के अंत से पहले कम से कम एक त्वचा कैंसर होगा।
- त्वचा कैंसर का सबसे आम रूप है माध्यमिक कैंसर : इससे हमारा तात्पर्य यह है कि जिस व्यक्ति को कैंसर है या उसे कैंसर है, उसे दूसरा, आमतौर पर त्वचा का कैंसर होने की संभावना अधिक होती है।
नैदानिक
यह सबसे पहले एक है शारीरिक परीक्षा जो डॉक्टर को यह जानने की अनुमति देता है कि क्या चोट कैंसर हो भी सकता है और नहीं भी।
डर्मोस्कोपी : यह एक प्रकार के आवर्धक कांच के साथ एक परीक्षा है जिसे डर्मोस्कोप कहा जाता है, जो आपको त्वचा के घावों की संरचना को देखने और उनके निदान को परिष्कृत करने की अनुमति देता है।
बीओप्सी. यदि डॉक्टर को कैंसर का संदेह है, तो वह प्रयोगशाला विश्लेषण के लिए इसे प्रस्तुत करने के उद्देश्य से संदिग्ध अभिव्यक्ति की साइट से त्वचा का एक नमूना लेता है। इससे उसे पता चल सकेगा कि ऊतक वास्तव में कैंसर है या नहीं और इससे उसे रोग के बढ़ने की स्थिति का अंदाजा हो जाएगा।
अन्य परीक्षण. यदि बायोप्सी से पता चलता है कि विषय में कैंसर है, तो डॉक्टर रोग की प्रगति के चरण का आकलन करने के लिए आगे के परीक्षणों का आदेश देगा। परीक्षण बता सकते हैं कि क्या कैंसर अभी भी स्थानीयकृत है या यदि यह त्वचा के ऊतकों के बाहर फैलना शुरू हो गया है।